İnsan vücudu, otoimmün hastalıklara, yani vücudun bağışıklık sisteminin kendi sağlıklı dokularına saldırdığı durumlar gibi birçok farklı şekilde tepki verir. Sahip olabileceğiniz duruma bağlı olarak, bir otoimmün hastalık eklemler, kaslar ve organlar dahil olmak üzere çeşitli vücut bölgelerini etkileyebilir. Otoimmün hastalıklar da yaygın olarak cildi etkiler.
Birçok farklı otoimmün cilt hastalığı türü vardır ve her biri neden oldukları semptom türleri, spesifik nedenleri ve risk faktörleri ve nasıl teşhis edildikleri ve nasıl tedavi edildikleri bakımından benzersizdir. İşte otoimmün cilt hastalığı türleri, semptomları, nedenleri ve tedavisi hakkında bilmeniz gerekenler.
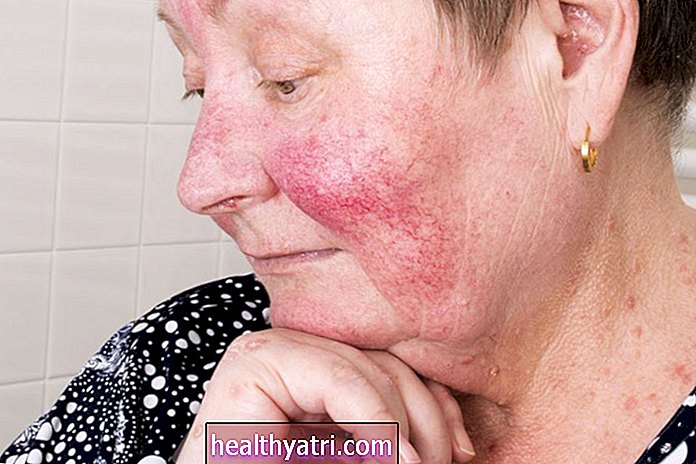
Anupong Thongchan / EyeEm / Getty ImagesOtoimmün Cilt Sorunlarının Türleri
Pek çok farklı tipte otoimmün cilt hastalığı vardır ve bunlar, sağlıklı cilt hücrelerine saldıran bağışıklık sisteminden kaynaklanır.
Sedef hastalığı
Sedef hastalığı, bağışıklık sisteminin aşırı aktif hale gelmesine ve cilt hücresi büyümesini hızlandırmasına neden olur.Cilt hücreleri, beyaz pullarla kaplı kırmızı plak tabakaları halinde birikir. Plaklar vücudun herhangi bir yerinde oluşabilir, ancak çoğunlukla kafa derisinde, belde, dirseklerde ve dizlerde oluşur.
Durum ailelerde görülme eğilimindedir ve birden fazla aile üyesinin buna sahip olması alışılmadık bir durum değildir. 2013 yılında sedef hastalığı 7,4 milyon Amerikalı yetişkini etkiledi ve bu sayı artmaya devam ediyor.
Sedef hastalığı genellikle erken yetişkinlikte ortaya çıkar, ancak yaşı ne olursa olsun herkesi etkileyebilir. Çoğu insan için sedef hastalığı sadece birkaç vücut bölgesini etkiler. Şiddetli sedef hastalığı vücudun geniş alanlarını kaplayabilir. Sedef hastalığından kaynaklanan deri plakları iyileşecek ve sonra hayatınız boyunca çeşitli zamanlarda geri gelecektir.
Skleroderma
Skleroderma, cildin kalınlaşması ve sertleşmesi ile karakterize bir bağ dokusu hastalığıdır. Bağ dokusu, her tür vücut dokusunu birbirine bağlayan, destekleyen ve ayıran dokudur. Skleroderma ya lokalize ya da sistemiktir.
Lokalize sklerodermada hastalık çoğunlukla cildi etkiler, ancak aynı zamanda kemikleri ve kasları da etkileyebilir. Sistemik skleroderma deri, kemik ve kaslardan daha fazlasını etkiler - kalp, akciğerler, sindirim sistemi, böbrekler ve daha fazlası dahil olmak üzere iç organları tutabilir. Sklerodermanın şiddeti ve sonucu kişiden kişiye değişir.
Scleroderma Vakfı'na göre, 300.000 kadar Amerikalının skleroderma ile yaşadığı ve bunların üçte birinin sistemik sklerodermaya sahip olduğu tahmin edilmektedir.Erkekler ve kadınlar risk altındadır, ancak vakaların% 80'ini kadınlar oluşturmaktadır.
Hastalık yaşa bakılmaksızın herkesi etkileyebilirken, sistemik skleroderma tipik olarak 30 ila 50 yaşları arasında teşhis edilir ve lokalize skleroderma 40 yaşından önce ortaya çıkar.
Deri Lupusu
Deri lupusu olarak da adlandırılan kutanöz lupus, bağışıklık sisteminin sağlıklı cilt hücrelerine saldırdığı ve cilde zarar verdiği bir otoimmün cilt hastalığıdır. Deri semptomları arasında kızarıklık, kaşıntı, ağrı ve yara izi bulunur.
Amerika Lupus Vakfı'na göre, sistemik lupus eritematozus (SLE lupus) olan kişilerin yaklaşık üçte ikisinde kutanöz lupus gelişecektir. Kutanöz lupus da kendi kendine oluşur. SLE Lupus, eklemleri, beyni, böbrekleri, kalbi, kan damarlarını ve daha fazlasını etkileyen en ciddi lupus türüdür.
Kutanöz lupus tedavi edilemezken, etkili bir şekilde tedavi edilebilir. Tedavi ilaç kullanımı, cilt koruması ve yaşam tarzı değişikliklerini içerir.
Dermatomiyozit
Dermatomiyozit, esas olarak kasları etkileyen, ancak aynı zamanda cildi de etkileyen bir otoimmün bozukluktur. Kas zayıflığına, ağrısına ve sertliğine neden olan başka bir otoimmün bozukluk olan polimiyozit ile ilgilidir. Bu tür kas rahatsızlıkları olan kişiler de yutma güçlüğü ve nefes darlığı yaşayabilir.
Dermatomiyozit ve polimiyozit benzer semptomları paylaşır, ancak dermatomiyozit genellikle vücudun üst kısmında ortaya çıkan bir deri döküntüsü ile ayırt edilebilir.Dermatomiyozit ayrıca cildin kalınlaşmasına ve sıkılaşmasına ve morumsu renkli göz kapaklarına neden olur.
Çocukluk çağı dermatomiyozit formu yetişkin formundan farklıdır. Juvenil dermatomyozit (JDM) ateş, yorgunluk, kızarıklık ve kas güçsüzlüğüne neden olur. JDM'nin çoğu nedeni 5 ila 10 yaş arasında başlar ve JDM, erkek çocuklara göre iki kat fazla kızı etkiler.
Behçet Hastalığı
Behçet hastalığı, vücutta kan damarı iltihabına neden olan nadir bir hastalıktır. Durum ağız yaralarına, göz iltihabına, deri döküntülerine ve genital lezyonlara neden olur.
Cleveland Clinic'e göre Behçet hastalığı, Amerika Birleşik Devletleri'nde her 100.000 kişide 7'yi etkiliyor ve dünya çapında çok daha yaygın. Behçet hastalığını herkes her yaşta geliştirebilir, ancak semptomlar genellikle 20-30 yaşları arasında başlar.
Behçet'in şiddeti kişiden kişiye değişir. Semptomlar gelip gidebilir ve durumu olan kişiler remisyon dönemleri (hastalığın durduğu veya yavaşladığı) ve alevlenme dönemleri (yüksek hastalık aktivitesi) yaşayabilir. Durum iyileştirilemezken, çeşitli tedaviler onu yönetmeye yardımcı olabilir.
Oküler Sikatrisyel Pemfigoid
Oküler sikatrisyel pemfigoid (OCP), gözlerin hem cildi hem de mukoza zarını, özellikle de gözlerin beyaz kısmını ve göz kapaklarının içini kaplayan berrak doku olan konjunktivayı etkileyen nadir bir otoimmün hastalıktır.
OCP'li kişiler ciltlerinde kabarcıklanma ve konjonktivada yara izi geliştireceklerdir. Kabarcıklar ağrılı ve sızıntılıdır ve ciltte, ağızda, burunda, bağırsak yolunda, gözlerde ve cinsel organlarda gelişebilir.
OCP ile beyaz kan hücreleri cilde ve mukoza zarlarına saldırır. Durumu olan kişilerde birden fazla cilt bölgesi olabilir ve her iki göz de etkilenebilir.
OCP, sistemik bir otoimmün hastalıktır ve uzun süreli tedavi edilmesi gerekir. Bağışıklık sistemini sakinleştirmek ve otoimmün süreci durdurmak veya yavaşlatmak için ilaçlarla tedavi edilir. Tedavi önemlidir, bu nedenle durum konjonktiva izine ve görme kaybına neden olmaz.
Pemfigus
Pemfigus, iltihapla dolu kabarcıklara veya şişliklere neden olan otoimmün bir cilt hastalığıdır. Bu kabarcıklar genellikle ciltte gelişir, ancak mukoza zarında da görünebilirler. Pemfigus kabarcıkları ağrılı, şiş ve kaşıntılı olabilir.
Pemfigus her yaştan herkesi etkileyebilir, ancak çoğunlukla 40-60 yaşları arasında teşhis edilir, çocuklarda nadirdir.
Pemfigus, tedavi edilmezse yaşamı tehdit edebilir. En yaygın olarak kortikosteroidlerle tedavi, durumu yönetebilir.
Epidermolizis Bülloza
Epidermolysis bullosa'nın birçok formu vardır, ancak bunlardan sadece biri otoimmündür - epidermolysis bullosa accita (EBA). Durumun tüm biçimleri, genellikle reaksiyona neden olmayan yaralanmalara yanıt olarak içi sıvı dolu kabarcıkların oluşmasına neden olur.
EBA, ellerde ve ayaklarda ve mukoza zarlarında kabarcıklara neden olur. Bu durumu teşhis etmek zor olabilir, ancak EBA'nın ayırt edici bir özelliği, 30'lu ve 40'lı yaşlarındaki yetişkinleri etkilemesidir.
EBA'nın altında yatan bir neden bilinmemektedir. Bununla birlikte, araştırmacılar, durumun bir ailenin birkaç üyesini etkileyebileceği için genetik bir bileşenin dahil olabileceğini düşünüyor.
Büllöz pemfigoid
Büllöz pemfigoid, büyük, sıvı kabarcıklara neden olan nadir bir otoimmün cilt rahatsızlığıdır. Bu kabarcıklar genellikle kollarda, bacaklarda, gövdede ve ağızda gelişir.
Cleveland Clinic'e göre, büllöz pemfigoid çoğunlukla 60 yaşın üzerindeki insanları etkiler, ancak daha genç insanlarda da ortaya çıkabilir, Batı dünyasında daha yaygın olma eğilimindedir ve erkekleri ve kadınları eşit derecede etkiler.
Büllöz pemfigoid, bağışıklık sistemi dış tabakanın hemen altındaki ince cilt dokusu tabakasına saldırdığında ortaya çıkar. Bazen durum kendiliğinden geçer, ancak çözülmesi de uzun yıllar alabilir.
Tedavi, kabarcıkların iyileşmesine, kaşınmanın hafifletilmesine, cilt iltihabının azaltılmasına ve bağışıklık sisteminin baskılanmasına yardımcı olabilir. Ancak büllöz pemfigoid, özellikle sağlık sorunları olan yaşlı insanlarda yaşamı tehdit edebilir.
Otoimmün Cilt Durumu Belirtileri
Deri, vücudunuzun en büyük organıdır. Vücuda travmaya karşı koruyucu bir bariyer görevi görür.Ayrıca iç vücut sıcaklığınızı düzenlemek gibi birçok vücut işlevine yardımcı olur.
Cilt, beş farklı cilt katmanından oluşurken ve en üstteki iki katman en çok otoimmün cilt hastalıklarından etkilenir. Üst katman epidermis olarak adlandırılır ve en dıştaki katmandır. Altta yatan katman dermistir ve hayati hücreleri, dokuları ve yapıları içerir.
Bu iki katman, proteinler ve diğer yapılarla bir arada tutulur. İki katman ayrıldığında kabarcıklar oluşabilir. Bu kabarcıklar küçük veya büyük olabilir ve ölü veya hasarlı cilt içeren sıvı içerebilir.
Bazı kabarcıklar cildin yaralanmasından kaynaklanır. Otoimmün cilt hastalıklarında, vücut cilt sağlığı ve işlevi için gerekli proteinlere saldıran antikorları oluşturduğu için kabarcıklar oluşur.Bazen kabarcıklar kırılarak açık yaralar haline gelebilir.
Diğer otoimmün cilt hastalıklarında, lezyonlar mukoz membranlarda da oluşabilir - yemek borusu, boğaz, ağız içi ve burun yolları, cinsel organlar ve anüs. Kabarcıklar ayrıca gastrointestinal kanamaya ve yutma ve nefes alma ile ilgili sorunlara da neden olabilir.
Sedef hastalığı gibi durumlar, cilt yüzeyinde biriken cilt hücrelerinin aşırı büyümesine neden olur. Bu plaklar yanabilir, batabilir ve kaşınabilir.
Otoimmün cilt hastalıklarının diğer semptomları şunları içerir:
- Kronik yorgunluk
- Deri iltihabı (şişme)
- Küçük kırmızı, pullu cilt lekeleri
- Ciltte yara izi
- Kanayabilen veya kaşınabilen kuru, çatlak cilt
- Kalınlaşmış, çukurlu ve çıkıntılı tırnaklar
- Sert ve şiş eklemler
Nedenleri
Otoimmün cilt hastalıkları, vücudun bağışıklık sisteminin kendi sağlıklı dokularına saldırması nedeniyle ortaya çıkar. Bağışıklık sistemi normalde antikorlar - bakterilere, virüslere ve toksinlere karşı tepki veren proteinler - üretir.
Bu antikorlar sağlıklı dokulara saldırdığında otoantikorlar olarak adlandırılır Otoimmün cilt koşullarında otoantikorlar cilt hücrelerine veya kollajen dokularına saldırır. Otoimmün cilt hastalıklarında bağışıklık sisteminin neden bozulduğunun kesin nedenleri bilinmemektedir.
Araştırmacılar, ultraviyole radyasyon (güneşten), hormonlar, enfeksiyonlar ve belirli yiyecekler dahil olmak üzere bu koşulların gelişimi için çeşitli tetikleyicileri birbirine bağlar. Bazı reçeteli ilaçlar bu bozuklukların gelişiminde rol oynayabilir. Stres ayrıca otoimmün cilt hastalıklarını da tetikleyebilir.
Araştırmacılar, bazı kişilerin belirli otoimmün cilt hastalıkları için genetik bir yatkınlığa sahip olduğunu düşünüyor. Belirli genlere sahip kişilerin, belirli bir cilt rahatsızlığı geliştirme riski daha yüksektir, ancak yalnızca başka tetikleyici faktörler mevcutsa.
Teşhis
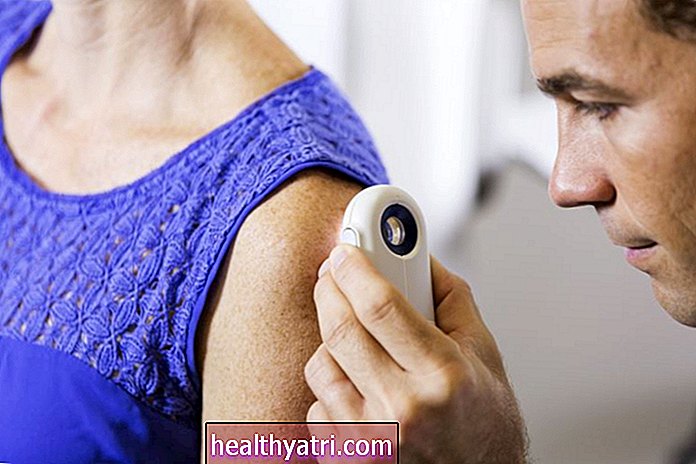
Doktorunuz otoimmün bir cilt rahatsızlığınız olabileceğini düşünürse, sizden ayrıntılı bir tıbbi ve semptom geçmişi isteyecek ve cildinizin fizik muayenesini yapacaktır. Teşhis kan çalışması ve / veya deri biyopsisi ile doğrulanabilir.
Kan testleri, belirli bir otoimmün cilt hastalığı ile ilişkili otoantikorları ortaya çıkarabilir. Deri semptomlarına hangi otoantikor proteinin neden olduğunu ortaya çıkararak kesin bir teşhis konulabilir.
Deri biyopsisi, belirli bir durumu gösteren spesifik bulguları aramak için mikroskop altında incelenmek üzere küçük bir etkilenen doku örneğinin alınmasını içerir.Birçok otoimmün cilt durumu, bir deri biyopsi örneğini test etmek için doğrudan immünofloresan (DIF) kullanılarak teşhis edilir.
DIF, kutanöz lupus, oküler sikatrisyel pemfigoid, pemfigus, epidermoliz bülloza ve büllöz pemfigoid gibi çeşitli otoimmün cilt bozukluklarının teşhisi için altın standart olarak kabul edilir.
DIF, numuneyi boyamak için özel bir boya kullanır, böylece otoantikorlar özel bir mikroskop türü altında görülebilir. Mevcut spesifik antikorun doğrulanmasıyla doğru otoimmün cilt hastalığı teşhis edilebilir.
Tedavi
Otoimmün cilt hastalıklarının tedavisi, semptomları yönetmeyi, bağışıklık sisteminin aşırı aktivitesini yavaşlatmayı ve bu koşullarla ilişkili komplikasyonları önlemeyi içerir. Genel olarak, cilt semptomları ne kadar az yaygınsa, otoimmün cilt hastalığını tedavi etmek o kadar kolay olacaktır.
Otoimmün cilt hastalıkları için en sık reçete edilen tedaviler, prednizon gibi kortikosteroidlerdir. Bu ilaçlar, iltihabı bastırmak için vücudunuzun doğal olarak ürettiği hormonların etkilerini taklit edecektir.
Kortikosteroidler etkili tedavilerdir ancak ciddi yan etkilere neden olabildikleri için uzun süre kullanılamazlar.
Otoimmün cilt hastalıkları için ek tedaviler arasında immünosupresif ilaçlar bulunur. Bu ilaçlar, bağışıklık sistemini baskılamak veya aşırı aktif bir bağışıklık sisteminin etkilerini azaltmak için tasarlanmıştır. İmmünsüpresan ilaçlar tek başına verilebileceği gibi kombine edilerek de verilebilir.
Otoimmün cilt rahatsızlıklarını tedavi etmek için kullanılan immünosüpresif ilaçlar şunları içerir:
- Xeljanz (tofacitinib) gibi Janus kinaz inhibitörleri
- Siklosporin gibi kalsinörin inhibitörleri
- Cytoxan (cyclophosphamide), Imuran (azathioprine) ve methotrexate gibi sitotoksik ilaçlar
- Orencia (abatacept) ve Humira (adalimumab) gibi biyolojikler
- Simulect (basiliximab) gibi monoklonal antikor tedavileri
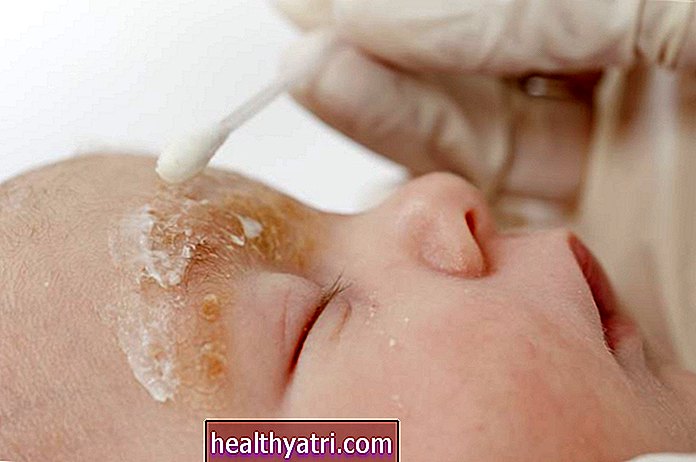
Doktorunuz ayrıca cilt semptomlarını ve ağrıyı hafifletmek için topikal merhemler önerebilir. UV ışık tedavisi, cilt semptomlarının giderilmesi için sedef hastalığı gibi durumları yönetebilir. Ve stres bu koşulların çoğunu daha da kötüleştirebileceğinden, stres yönetimi teknikleri muhtemelen tedavi planınızın bir parçası olacaktır.
Verywell'den Bir Söz
Otoimmün cilt koşullarıyla yaşamak, özellikle bu koşullar oldukça görünür olduğu için zor olabilir. Ek olarak, bu koşulların etkileri hem fiziksel hem de zihinsel sağlığınız üzerinde kalıcı bir etkiye sahip olabilir.
Otoimmün bir cilt rahatsızlığı belirtileri yaşarsanız, doktorunuza görünün. Semptomlara neyin neden olduğunu anlamanıza ve uygun tedavilere başlamanıza yardımcı olabilirler.
Erken teşhis ve tedavi, iyi bir yaşam kalitesinin tadını çıkarmaya devam etmeniz için hayati öneme sahiptir. Ve yeni tedaviler ortaya çıktıkça, otoimmün cilt hastalıkları ile yaşayan insanlar için görünüm iyileşmeye devam edecek.










-application-process.jpg)